Диета №1а
Содержание:
- В каком виде лучше есть тыквину при заболеваниях ЖКТ
- Диета при остром гастрите желудка
- Полезные свойства чернослива
- Что допустимо в питании при гастрите с пониженной кислотностью?
- Лечение
- Действие кишечных сорбентов
- Желудочно-кишечный тракт – входные ворота для вируса.
- Компот из сухофруктов
- Польза чернослива при гастрите
- Правила питания при гастрите
- Влияние режима питания на симптомы ФД
- Меню при повышенной кислотности
- Причины заболевания
- Немного цифр
- Примерное меню диеты № 5щ
- Что такое горькая дыня?
- Можно ли употреблять чернослив при гастрите?
- Резюме
- Что можно кушать при воспалении желчного пузыря
- Опасность кишечного коронавируса
- Список разрешенных продуктов
- Гастрит и организация питания
В каком виде лучше есть тыквину при заболеваниях ЖКТ
Дыня при гастрите употребляется в свежем и печеном виде. Жесткую кожуру и семена удаляют. Их острые края повредят чувствительные ткани. По этой же причине нежелательно есть сухофрукты из желтой тыквины.

Лучшие способы подачи продукта:
- свежая, нарезанная ломтиками мякоть;
- сок;
- пюре;
- смузи;
- натертые на терке кусочки.
Дынька плохо сочетается с другими продуктами. Недопустимы ее комбинации со следующими ингредиентами:
- яйца;
- кисломолочные и молочные продукты;
- алкоголь;
- хлебобулочные изделия;
- мясо;
- рыба.
Обернется несварением блюда, в которых дыня облита медом или вареньем. Лучше вообще ни с чем не сочетать ее. Между основным приемом пищи и употреблением бахчи должно пройти 2-3 часа.

Усугубит симптоматику гастрита и повысит кислотность употребление дынной мякоти натощак. Обернется проблемами и поедание желтой тыквины перед сном. Не успевшие расщепиться в желудке кусочки и высокие концентрации сахаров вызовут вздутие живота.
Диета при остром гастрите желудка
Для пациентов с острым гастритом предусмотрен лечебный стол 1А. В период диеты на рацион больного накладывают серьезные ограничения. Многое зависит от текущего состояния человека. Как только работа желудка стабилизируется, больного переводят на стол 1Б.
Диета при гастрите желудка в стадии обострения рекомендует придерживаться следующих правил:
- Ограничить потребление соли до 6 г в сутки.
- Допустимо приготовление пищи только путем отваривания или на пару.
- Если еда запекается в духовке, на ее поверхности не должно быть корочки.
- В сутки нужно выпивать 1,5-2 литра воды.
- Перед сном можно пить молоко.
- Еда должна быть протертой.
- Недопустимо употребление слишком горячих или холодных продуктов.
- Все продукты должны содержать пониженное количество углеводов.
Соблюдение важных принципов способствует быстрому выздоровлению и восстановлению слизистой желудка.
В первые дни болезни, пока симптомы ярко выражены, пациенту рекомендовано полностью отказаться от еды. Можно пить воду и некрепкий чай без сахара. Когда состояние стабилизируется, человека переводят на лечебный стол 1А. Через некоторое время, после консультации с гастроэнтерологом, больному назначают стол 1Б.
Полезные свойства чернослива
Благодаря химическому составу чернослив благотворно влияет на обменные процессы в организме. Чернослив относят к полезным диетическим продуктам. С помощью ягоды легко быстро избавиться от лишних килограммов, нормализовать обменные процессы и добиться оздоровления организма.
- Ценное свойство чернослива — противомикробное действие. По воздействию ягода не уступает медикаментозным препаратам. Биологические компоненты чернослива обладают бактериостатическим эффектом, уничтожают болезнетворную микрофлору в полости рта и желудочно-кишечном тракте.
- С помощью чернослива лечат ряд хронических заболеваний. Продукт укрепляет стенки кровеносных сосудов, нормализует артериальное давление и предотвращает сердечные заболевания.
- Настой из ягод чернослива полезен при запорах.

Богатая каротином ягода улучшает зрение, эффективна в профилактике атеросклероза, ревматизма и почечной патологии.
Что допустимо в питании при гастрите с пониженной кислотностью?
| Фрукты: |
| Различные сырые фрукты и печеные |
| Овощи: |
|
Белокачанная и другие виды капусты, морковь, свекла, кабачки, баклажаны, тыква, огурец, перец, сельдерей, помидор, картофель, редис, дайкон, листовая зелень, лук, петрушка, укроп |
| Крупы: |
|
Рис дикий, гречка, овсянка цельнозерновая, киноа, пшено; |
|
мука – миндальная, рисовая, амарантовая, гречневая, кокосовая |
| Мясо: |
|
Кролик, индейка, курица, перепел, телятина, говядина |
| Рыба: |
|
Нежирная (дорада, пеленгас, судак, хек и др.) и жирная (лосось, семга, сибас, форель, морской окунь, скумбрия и др.) |
| Морепродукты |
|
Хлеб, макароны: |
|
Рисовые или гречневые хлебцы, безглютеновые хлебцы, рисовая или гречневая лапша, черствый хлеб разных сортов |
|
Масла, орехи, семечки: |
|
Оливковое, льняное, кокосовое, масло из авокадо, кунжутное, тыквенное |
|
Грецкие, миндаль, кедровые, фисташки, пекан, бразильские; семечки тыквы, подсолнуха |
|
Молочные продукты: |
|
Молоко, творог в виде запеканок/сырников, кефир, простокваша, ряженка, йогурт, твердые сыры, сливочное масло, миндальное молоко, рисовое молоко, кокосовое молоко |
| Яйца: |
| Куриные, перепелиные |
Лечение
Большое значение в лечении анемии занимает питание.
Женщине необходимо в достаточных количествах употреблять мясо. Именно из него всасывается больше железа (около 6%), тогда как из растительной пищи не более 0,2 %.
Очень важно, чтобы диета будущей мамы содержала белок, кальций и железо. Продукты, которые необходимо употреблять: рыба отварная, отварное или запеченое мясо, говяжья печень, тушеные овощи, отвар шиповника, сыр, яйца
Беременным необходим достаточный сон и регулярные прогулки на свежем воздухе.
При легкой и средней степени анемии в качестве лечения назначаются препараты железа, которые принимаются внутрь, а при тяжелой анемии в виде внутримышечных и внутривенных уколов. Лекарственные средства рекомендуется запивать водой или соком. Для наилучшего всасывания можно принимать совместно с витамином С.
В виде инъекций железо назначается при тяжелых формах анемии, когда она быстро прогрессирует, если у пациентки есть заболевания желудочно-кишечного тракта, перед оперативными вмешательствами и при непереносимости приема внутрь препарата железа. При тяжелой степени анемии лечение проводят в условиях стационара под наблюдением врача.
Лечение, как правило, длительное (около 9-10 недель). Однако самочувствие у будущей мамы улучшается гораздо быстрее. Самое главное, добившись выздоровления, не отменять терапию до трех месяцев, так как предстоят роды и грудное вскармливание, при которых анемия может вернуться.
Сбалансированное питание, здоровый образ жизни, прогулки на свежем воздухе и регулярное наблюдение у врача, которому вы доверяете, — залог вашего здоровья и гармоничного развития вашего малыша!
Действие кишечных сорбентов
Сорбционно-детоксикационные свойства энтеросорбентов позволяют широко применять эту группу лекарств для лечения и профилактики болезней. При этом лечебный эффект может быть прямым или опосредованным. Прямое действие состоит в связывании токсинов и ядов из просвета органов пищеварения. Работают сорбенты начиная с желудка и заканчивая тонкой кишкой.
Опосредованное действие заключается в подавлении токсических, аллергических реакций. Сорбенты способны снижать воспалительные процессы, уменьшать нагрузку на выделительную систему, помогая ей в борьбе с токсинами. Они улучшают трофику стенок кишечника и уменьшают газообразование, способствуют снятию неприятных симптомов.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Как правило, все перечисленные симптомы и отклонения самостоятельно проходят при выздоровлении. Однако могут наблюдаться и осложнения -образование эрозий и язв, желудочные кровотечения и другие.
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Компот из сухофруктов
Как уже говорилось ранее, компот, сваренный их сухофруктов, куда более безопасен, нежели прием этих продуктов в чистом виде. Но, к сожалению, мало кто знает, как сварить сухофрукты таким образом, чтоб сохранить все полезные вещества данного продукта. Поэтому сейчас демонстрируем вам наиболее оптимальный рецепт.
 Итак, прежде чем приступить к варке компота, необходимо залить сухофрукты холодной водой и оставить их отмокать на протяжении двух часов. После этого плоды тщательно промывают. Половину килограмма сухофруктов заливают тремя литрами воды, добавляя сахар по вкусу. Следует помнить, что сахар провоцирует раздражение слизистой оболочки желудка, а значит, что данный отвар не должен быть слишком сладок. Оптимальным количеством сахара принято считать 120 граммов на 3 литра компота.
Итак, прежде чем приступить к варке компота, необходимо залить сухофрукты холодной водой и оставить их отмокать на протяжении двух часов. После этого плоды тщательно промывают. Половину килограмма сухофруктов заливают тремя литрами воды, добавляя сахар по вкусу. Следует помнить, что сахар провоцирует раздражение слизистой оболочки желудка, а значит, что данный отвар не должен быть слишком сладок. Оптимальным количеством сахара принято считать 120 граммов на 3 литра компота.
Кстати, сухофрукты, сваренные в компоте, также можно употреблять в пищу, хотя делать это, совсем необязательно. Кроме этого, компот, ни в коем случае не должен быть горячим, поскольку данный факт также может негативно отразиться на состоянии слизистой оболочки желудка. Лучше всего после того, как компот был сварен, оставить его в покое на протяжении 3-4 часом. В таком случае его вкус станет более насыщенным и ярким.
Польза чернослива при гастрите
Свойства и воздействие ягода на организм напрямую зависит от обработки и способа употребления. В статье рассмотрены аспекты влияния ягоды на организм при гастрите, допустимо ли чернослив употреблять при определённой форме заболевания.
Влияние на слизистую оболочку желудка
В составе чернослива — значительное количество антиоксидантов. Биологически активные вещества нейтрализуют свободные радикалы, губительно влияющие на структуру клеточных стенок. Продукт восстанавливает поражённые эпителиальные клетки слизистой оболочки желудка.
Отвар, приготовленный из плодов, повышает аппетит. Это полезно при атрофическом гастрите с пониженной секрецией.
Влияние на кишечник
Чернослив обладает мягким послабляющим эффектом. Природное свойство полезно при гастрите, заболевание характеризуется частыми запорами.
 Кишечник человека
Кишечник человека
Воздействие на организм
- Биологически активные вещества, наполняющие продукт, повышают работоспособность и тонус организма. Явление актуально при хронических гастритах, когда симптомами становятся повышенная утомляемость, вялость и снижение работоспособности.
- Полезное свойство ягоды — поддержание кислотно-щелочного равновесия в организме.
- Аскорбиновая кислота в ягодах повышает иммунитет организма и устойчивость к инфекционным заболеваниям.
Воздействие на полость рта
Частая причина гастрита — инфекционный фактор. Чернослив обладает выраженным противомикробным действием, оздоравливает слизистую оболочку.
Профилактика онкопатологии
Ряд врачей рекомендует употреблять продукт для профилактики онкологических заболеваний. Гастрит и язвенная болезнь желудка часто осложняются злокачественным процессом, употребление чернослива послужит профилактической мерой.
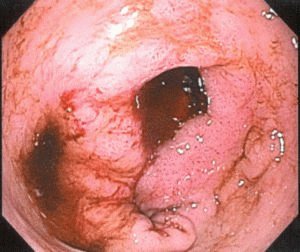 Гастрит и язва желудка
Гастрит и язва желудка
Противоопухолевый эффект обусловлен антиоксидантами, содержащимися в черносливе. Дополнительно ягода очищает кишечник и выводит из организма токсические продукты.
Правила питания при гастрите
Питание — один из важнейших элементов успешного лечения гастрита. Диету при гастрите составляет врач в зависимости от вида гастрита, его стадии, общего состояния здоровья пациента, его возраста и ряда других особенностей.
Существует несколько важных правил питания при гастрите, которых нужно строго выполнять. Главное правило — пищу нужно тщательно пережевывать. Процесс пищеварения начинается уже в ротовой полости, где еда измельчается и частично переваривается ферментами. Если не пережеванная пища попадает в желудок, то она может раздражать слизистую.
При данной патологии нужно отказаться от питания «всухомятку». Нужно быть осторожнее с сухарями, сушками и прочей твердой и сухой пищей, чтобы избежать раздражения слизистой желудка. Пища должна быть мягкой и теплой.
Режим питания
При воспалительных патологиях ЖКТ крайне важен режим питания — количество приемов пищи и время приема. Забудьте о 2-3 разовом питании. При гастрите так редко есть нельзя. Врач порекомендует принимать пищу минимум 5 раз в сутки. Это значит, что, помимо завтрака, обеда и ужина, будет еще, по меньшей мере, 2 приема пищи. Это могут быть небольшие перекусы
Важно, чтобы при гастрите не было сильного чувства голода. В желудке должна находиться пища, иначе кислота будет разъедать слизистую желудка
Соблюдая 5-6 разовое питание, важно следить и за калорийностью пищи — она не должна быть чрезмерной.
Питаться лучше всего в одно и то же время. Соблюдение режима питания нормализует выделение желудочного сока. Организм будет знать, когда человек обычно принимает пищу и надлежащим образом подготовится к этому. При этом по составу (белки, жиры, углеводы) еда должна быть примерно одинаковой. Другими словами, если человек по утрам ест яйца, то лучше всего будет не нарушать эту привычку.
Суточный рацион: меню на неделю
У всех диет при гастрите есть много общего. При этом существует разница между диетическим питанием при остром и хроническом гастрите. Рассмотрим эти особенности.
При остром течении заболевания в первые сутки у человека почти нет аппетита из-за болевых ощущений и тошноты. В первый день острого гастрита от приема пищи лучше воздержаться. Разрешено теплое питье (вода, чай).
Уже со второго дня при остром гастрите пациенту показан стол № 1А. Эта диета разрешает жидкую пищу, картофельное и мясное пюре, суп с крупами, молочные супы, яйца всмятку, а также кисель, желе и мед. Вся пища отваривается или готовится на пару. Такая еда доставит меньше всего проблем слизистой желудка.
При острой форме не рекомендованы сырые овощи и фрукты, мясные бульоны, хлебобулочные изделия, сладости, сыр и кофе. Следует ограничить потребление соли (поваренная соль усиливает секрецию желудочного сока), а лучше на период лечения отказаться от нее вовсе. Также нельзя употреблять специи, острые и кислые блюда. Пища должна быть нейтральной на вкус.
Диетическое питание при гастрите. Фото: yuliyafurman / freepik.com
Примерное меню на неделю:
- Завтрак — жидкая каша c маслом. Допускаются все виды каш, кроме пшенной.
- Перекус — творог.
- Обед — котлеты с тушеными овощами, компот.
- Перекус — яйцо всмятку.
- Ужин — рыба на пару, чай.
- Перед сном — стакан молока.
Как правило, такое меню при гастрите нужно выдержать несколько дней, пока длится острый период болезни. После стабилизации ситуации не стоит отменять диетическое меню. Дальнейший режим питания и меню поможет составить врач исходя из динамики выздоровления.
Что касается хронического гастрита, то меню подбирается в зависимости от ряда факторов, таких как кислотность (повышенная или пониженная), а также вид и стадия гастрита. Подробнее о питании при различных видах гастрита — далее.
Влияние режима питания на симптомы ФД
Известные многим «народные» рекомендации не есть торопливо, тщательно прожевывать, питаться регулярно, чтобы не «заработать гастрит», оказывается, имеют под собой научное обоснование. Правда, только в отношении все той же ФД, а не хронического гастрита. Научными исследованиями доказано, что быстрое употребление большого количества пищи и нерегулярное питание может усилить симптомы ФД. Это связано с нарушением процессов сокращения и расслабления различных отделов желудка во время приема пищи или жидкости. Существует даже так называемый быстрый питьевой тест («rapid drinking test»), который воспроизводит типичные симптомы ФД при употреблении за короткое время большого объема жидкости и может подтверждать этот диагноз.
Известно, что в основе появления симптомов ФД может быть нарушение аккомодации мышц желудка, т.е. нарушение способности мышц дна желудка расслабляться после приема пищи. В результате пища быстро попадает в выходной (антральный) отдел желудка и это может вызвать появление тяжести, переполнения, боли в животе. В исследованиях показано, что быстрый прием большого количества пищи и нерегулярный прием пищи одинаково повышали риск развития симптомов диспепсии – в 1,42 раза.
Известны работы, посвященные влиянию температуры пищи и напитков на сокращение мышц желудка. Так, употребление холодной жидкости способствует сокращению гладких мышц желудка, что может усилить не только болевые ощущения, но и чувство тяжести/переполнения в желудке.
Таким образом, следует избегать употребления холодной пищи/напитков, а также быстрого приема пищи у лиц с ФД, особенно с преобладанием таких диспептических явлений как тяжесть/переполнение в эпигастрии после еды. Следует избегать больших перерывов в еде (не более 4 часов), поскольку выраженное чувство голода к моменту очередного приема пищи может способствовать перееданию.
Влияние жирной пищи на симптомы ФД
Пищевой жир употребляется в различных видах, в зависимости от характера употребляемой пищи и температуры пищи. Продукты с высоким содержанием жиров часто связана с одновременным высоким содержанием углеводов (например, кондитерские изделия) или белка (мясо и продукты их переработки). Известно, что у здорового человека прием пищи с высоким содержанием жиров связан со снижением скорости опорожнения желудка.

А как же влияют пищевые жиры на симптомы ФД? Исследование, проведенное в 2008 году, показало, что употребление пищи, содержащей большое количество жиров в большей степени вызывало развитие таких симптомов ФД как боль в эпигастрии, тошнота, вздутие живота и раннее насыщение при сравнении с высокоуглеводистым рационом. при этом оба рациона (с высоким содержанием жиров и с повышенным содержанием углеводов были сопоставимы по энергетической ценности (калорийности).
Известно также влияние когнитивных факторов на усиление или появление симптомов ФД при употреблении жирных продуктов. Так, в одной из работ в очередной раз было показано, что употребление продуктов с высоким содержанием жира достоверно чаще вызывало появление симптомов ФД, по сравнению с продуктами с низкой жирностью. Однако, если пациенты употребляли продукты с низкой жирностью, будучи уверенными, что содержание жиров в них высоко, у них также возникали диспепсические симптомы.
Таким образом, пациентам с ФД можно рекомендовать диету с ограничением продуктов, содержащих большое количество жиров.
Меню при повышенной кислотности
Первый день
На завтра сделайте сырники на пару, с добавлением сметаны. Питье: чай с молоком. В качестве перекуса подойдет йогурт, лучше — домашнего приготовления. На обед подойдет суп на основе овсянки, тефтели на пару, пюре из моркови и некислый компот. В качестве полдника — чай с галетным печеньем. Лучший вариант ужина: рыба, приготовленная на пару, макароны и кисель.
Второй день
На завтрак подают овсянку с медом и чай на травах. В качестве перекуса можно дать больному молоко с сухариком (лучше сделать сухарики дома, чтобы избежать непонятных примесей). Меню обеда: крем-суп из кабачков, овощное рагу, зеленый чай. На полдник можно съесть банан или половинку авокадо. На ужин подают вареники с картошкой (масла — минимально), компот.
Третий день
На завтрак отваривают яйцо (или несколько), дают подсушенный хлеб с сыром; питье: компот. На перекус можно запечь яблоко. В качестве обеда дают молочный суп, паровую курятину и чай. В качестве полдника отличным вариантом будет стакан кефира и пара галетных печенек. На ужин можно рисовую запеканку, отварные или тушеные овощи и кисель.
Четвертый день
Отличный вариант завтрака — паровой омлет и чай с молоком. На перекус можно дать больному кисель с печеньем (в составе должно быть минимум жира и клетчатки). На обед подают суп на основе риса, сваренную телятину, овощи (отварные или приготовленные в пароварке) и некислый компот. На полдник можно грушу. В качестве ужина подойдет вареная картошка с овощами и чай на основе шиповника.
Пятый день
Приготовьте на завтрак творожную запеканку в пароварке или духовке. Также подают чай из трав. В качестве перекуса сгодится стакан молока и печенье или сладкий сухарик. На обед дают ячневый суп, куриные фрикадельки с рисовым гарниром, морковный сок. На полдник запекают некислое яблоко. На ужин подают макароны с творогом; питье: кисель.
Шестой день
На завтрак можно дать больному творог со сметаной и компот. Спустя некоторое время можно перекусить чаем с суфле или зефиром. Для обеда подойдет луковый суп и рыбный биточек, приготовленный на пару. Питье на обед: чай. На полдник подают яблочное желе. Возможный ужин: картофельная запеканка со сметаной, кисель.
Седьмой день
На завтрак при повышенной кислотности можно манный пудинг с вареньем и чай со сливками (минимальной жирности, можно 10%). В качестве перекуса можно дать печенье и простоквашу или закваску. Примерный обед: крем-суп из цветной капусты, приготовленная в фольге морская рыба с зеленью, компот. Полдник может быть таким: творог с вареньем. На ужин седьмого дня можно подать рисовые котлеты с овощным гарниром, кисель.
За пол часа до сна можно выпивать 150-200 мл молока, кефира или простокваши. На основе перечисленных выше допустимых продуктов можно готовить всё новые блюда. Питание может и должно быть разнообразным.
Причины заболевания
Наиболее часто гастрит любой формы возникает у школьников. Возраст от 6 до 17 лет – период активного развития и роста, что создает благоприятные факторы для поражения организма. К причинам относят:
- неправильное питание (чипсы, фастфуд, газированные напитки, жирная и острая пища, копчености). Это самая распространенная причина гастрита;
- употребление испорченной пищи, содержащей вредные микроорганизмы;
- отсутствие системы в принятии пищи – нерегулярное питание с большими промежутками и чрезмерно объемными порциями;
- чрезмерная физическая активность;
- недостаток двигательной активности;
- психо-умственные избыточные нагрузки в школе, отсутствие отдыха, влекущие за собой нарушение выработки желудочного сока, плохой аппетит;
- поражение инфекциями и/или токсинами;
- общие аллергические реакции.
Немного цифр
Немного статистики. В Великобритании назначается около 24 млн. НПВС в год. 70% лиц старше 70 лет принимают НПВС 1 раз в неделю, а 34% ежедневно. В США продается НПВС на сумму до 6 млрд. в год. Как следствие, риск развития желудочно-кишечных кровотечений (ЖКК) возрастает 3–5 раз, прободения — в 6 раз, риск смерти от осложнений до 8 раз. До 40–50% всех случаев острых ЖКК связаны с НПВС.
Проблема эта актуальна и в нашей стране, к примеру по данным Научного Центра сердечно-сосудистой хирургии им. А.Н. Бакулева из 240 больных, ежедневно принимающих аспирин даже в малых дозах, на гастроскопии поражения желудка и 12 п.к выявлены у 30% (из них язвы — у 23,6%, эрозии — у 76,4%). Аналогичная картина у коллег из ВНИИ ревматологии РАМН — у 2126 пациентов, принимающих НПВС без «прикрытия» (защиты) желудка, эрозии и язвы гастродуоденальной зоны найдены в 33,8% случаев. Это очень впечатляющие и драматические цифры осложнений от приема НПВС, учитывая количество употребляющих эти препараты людей в развитых странах.
Примерное меню диеты № 5щ
1-й завтрак. Биточки мясные паровые 100-120 г, каша гречневая протертая 1 /2 порции, чай.
2-й завтрак. Творог свежеприготовленный 100 г, яблоко, печеное 100 г.
Обед. Суп-лапша вегетарианский 1/2 порции, куры отварные 100-120 г, каша рисовая протертая, компот яблочный протертый без сахара.
Полдник. Сухарики без сахара, отвар шиповника.
Ужин. Рулет мясной паровой, фаршированный омлетом, 100 г, пюре морковное 1/2 порции, творожный пудинг без сахара, 100-120 г, чай. На ночь. Кисель.
На весь день. Хлеб белый 200 г, сахар 30 г.
При наличии упорного застоя желчи у больных с хроническим холециститом, «постхолецистэктомическим синдромом», обусловленным ангиохолитом, хроническим персистирующим гепатитом, дискинезией желчных путей на фоне спаечного процесса в холедоходуоденальной зоне, показана диета № 5 жировая (5ж), в которой количество жира увеличено до 120 г (60 г животных и 60 г растительных).
Что такое горькая дыня?
Momordica charantia имеет множество названий. Фрукт называют китайской горькой дыней, горьким огурцом, карелой и горьким яблоком. Он принадлежит семейству Тыквенных и выращивается преимущественно в двух сортах, обладающих лечебными свойствами (M. charantia var. charantia и M. charantia var. Muricata).
По всему миру произрастает более десятка видов этого растения, при этом свойства, вкус, текстура, размер и внешний вид у каждого свои. Самое популярное растение горькой дыни дает маленькие круглые фрукты, обладающие специфическим очень горьким вкусом.
Незрелые плоды часто добавляют в рагу и другие блюда, они особенно популярны в Азии. Дыню можно есть как свежую, так и обработанную, а ее экстракт обладает высокой концентрацией противовоспалительных, антибактериальных и противовирусных компонентов.

Почему сыр Фета такой полезный?
Можно ли употреблять чернослив при гастрите?
Большинство специалистов, в том числе гастроэнтерологов, считают, что чернослив полезен, иногда, даже при гастрите. Благодаря высокому содержанию витаминов и минералов, он хорошо дополняет рацион полезными веществами. Но данное обстоятельство относится только к гастриту гипоацидной формы.
Важно! В любом случае, перед тем, как начать есть сушёные сливы при гастрите, следует обратиться за консультацией к гастроэнтерологу.
В составе скухофруктов достаточно высокая концентрация кислот и клетчатки, которая раздражает слизистую желудка. Так что вяленые, сушёные или копчёные сливы не следует употреблять во время обострения заболевания. Зато в это время его можно использовать для приготовления компотов и киселей.

В том случае, если гастрит сопровождается пониженной кислотностью (гипоацидный), его можно есть в достаточно больших количествах. Если же кислотность желудочного сока повышена (гиперацидная форма), сухофрукт лучше не употреблять совсем.
Резюме
Итак делаем выводы:
- Перед длительным приемом НПВС обязательным является сбор анамнеза для исключения патологий ЖКТ в прошлом, по необходимости проведение гастроскопии, диагностика и лечение хеликобактериоза.
- Выбирая, чем лечиться, по возможности следует останавливаться на селективных НПВС.
- При назначении неселективных НПВС более 5 дней и у пациентов с эрозивно-язвенными изменениями в анамнезе даже с селективными НПВС обязателен прием препаратов «прикрывающих» желудок (ИПП).
- Всем пациентам в возрастной группе после 60 лет, регулярно принимающим аспирин, обязательно проводить гастроскопию и при высоких рисках принимать постоянно препараты из группы ИПП.
Прием гастроэнтеролога в нашей клинике — 3 900 рублей
Что можно кушать при воспалении желчного пузыря
При холецистите (воспаление желчного пузыря) диета соответствует столу №5 по Певзнеру. В нем детально расписано при воспалении желчного пузыря что можно кушать, а от чего следует категорически отказаться.
Итак, при холецистите (воспаление желчного пузыря) диета накладывает ограничения на такие продукты, как:
- жиры и рафинированные углеводы,
- жирные сорта мяса, рыбы,
- копчености,
- маринады,
- острое,
- бобовые,
- грибы, шпинат, лук, чеснок, редис,
- кондитерские изделия,
- полуфабрикаты и фастфуд.
Газированные напитки, кофе, алкоголь также должны быть исключены при воспалении желчного пузыря.
Что можно кушать и какие фрукты можно есть при воспалении желчного пузыря? При холецистите рекомендованы следующие продукты:
- Хлебобулочные, макаронные изделия из цельнозерновой, или ржаной муки.
- Гречка, овсянка, рис и другие цельнозерновые крупы.
- Нежирные сорта мяса, рыбы, птицы. Предпочтение следует отдавать говядине, кролику, курице, индейке.
- Молочные продукты с низким процентом жирности.
- Яйца, но в день разрешается не больше 1 желтка.
- Овощи в любом виде кроме тех, которые запрещены.
Какие фрукты можно есть при воспалении желчного пузыря? При холецистите рацион должен быть как можно больше витаминизирован и обязательно должен включать фрукты! Но, разрешаются только некислые сорта фруктов и ягод. Например, бананы, сладкие яблока, виноград, арбуз, дыня, клубника, груша. Рекомендованы также сухофрукты.
Опасность кишечного коронавируса
Это состояние опасно не только тем, что развивается воспалительная реакция, но и тем, что при рвоте и диареи организм человека теряет большое количество жидкости, в результате чего может возникнуть обезвоживание (дегидратация). Особой опасности подвергаются люди преклонного возраста, имеющие дополнительные хронические заболевания. Для них такое состояние несет угрозу не только здоровью, но и жизни.
Диагностика
По аналогии с респираторной формой коронавируса, диагностика кишечной формы заболевания проводиться с помощью лабораторного ПЦР исследования
Во внимание берется характер жалоб пациента
Лечение
Как и при респираторной форме данного заболевания, чаще назначается симптоматическое комплексное лечение. При выраженных клинических проявлениях назначается курсовой прием интерферонов, которые являются одним из главных звеньев иммунитета. Ключевое значение имеет восстановление водно- солевого баланса. С этой целью назначается обильный питьевой режим, а также препараты, содержащие необходимый набор электролитов. Наиболее популярен препарат Регидрон в форме порошка для приготовления раствора. Препарат используется в качестве регидратационной терапии при диареи, независимо от причины ее развития. Доказательной эффективностью при лечении всех форм Covid-19 обладает селен, который помогает усилить общую сопротивляемость организма.
Обязательным пунктом комплексного лечения является диета. Пациентам назначают щадящий режим, который предусматривает полное исключение из рациона жаренной и жирной пищи, алкоголя, приправ и специй, соусов. С заботой о здоровье кишечника, предпочтение отдается слизистым супам, кашам на воде, отварной рыбе, молочным киселям и другим продуктам, способствующим обволакиванию стенок ЖКТ.
При любой степени выраженности проявлений кишечного коронавируса, важно не откладывать визит к врачу. Независимо от того, имеет заболевание первичную или вторичную природу, это патологическое состояние нарушает баланс кишечной и желудочной микрофлоры, что провоцирует или усугубляет диарею
Восстановлению микрофлоры кишечника способствует прием метапребиотика Стимбифид Плюс. В состав Стимбифид плюс входят 3 активных компонента, эффективно восстанавливающих баланс собственной микрофлоры кишечника человека.
Нормальная микрофлора помогает ускорить процесс выздоровления при кишечной форме коронавирусной инфекции, укрепить защитные силы организма и предупредить развитие обезвоживания организма. Эффективность средства доказана как при лечении кишечной формы коронавируса, так и для профилактики заболевания. Метапребиотик одинаково безопасно использовать в любом возрасте. Полный курс приема метапребиотика Стимбифид Плюс поможет снизить до минимума риск развития осложнений респираторной и кишечной форм коронавирусной инфекции.
09.03.2021
86989
48
/ Доктор Стимбифид
Список разрешенных продуктов
Несмотря на внушительные ограничения в рационе, питание больного должно быть полноценным. Для этого в его рацион вводят:
- Супы на воде с добавлением круп: манной, рисовой, овсяной.
- Суфле или пюре из нежирного отварного мяса, например, индейки, кролика или курицы.
- Нежирные сорта рыбы так же в виде пюре или суфле.
- Каши из риса, гречки или овсянки, сваренные на воде и перетертые. Для вкуса в кашу можно добавить немного сливочного масла.
- Сладкие соки, разбавленные водой, некрепкие чаи, морсы. Также можно употреблять мед в небольших количествах.
Можно пить молоко, нежирные сливки, готовить омлеты. Однако в день следует съедать не более трех яиц. Чтобы пища хорошо переваривалась и не давала лишней нагрузки на слизистую, суточную порцию делят на 6-7 приемов.
Гастрит и организация питания
Под определение гастрита попадают различные патологии ЖКТ, вызывающие воспаление слизистой оболочки желудка. Болезнь протекает в разных формах. В зависимости от степени выраженности гастроэнтеролог определяет, можно ли пациенту дыню при гастрите.
Главная задача диеты состоит в том, чтобы исключить те продукты, провоцирующие рецидив болезни. Поэтому при обострении меню пациента включает легкие бульоны, которые моментально усваиваются и не требуют интенсивной работы желудка.
При условии отсутствия жалоб на самочувствие, пациенту разрешают овощи и фрукты. Они легко усваиваются. Чтобы облегчить их переваривание блюда, рекомендуется подавать перетертыми или в виде пюре. Растительные продукты включают в меню, если они не содержат много кислот и затрудняющей расщепление клетчатки.

На организацию питания при гастрите влияет кислотность желудка. Повышенные показатели –повод ограничить употребление растительной пищи. Разрешены только перетертые сладкие яблоки и бананы.
При нормальной и сниженной секреции кислоты рацион существенно расширяют. В меню появляются груши, персики, абрикосы, апельсины и другие фрукты с ягодами. Однако их предварительно очищают от кожуры. Плотная оболочка плодов сложна для расщепления. В ответ на ее попадание в желудок начинается усиленная выработка ферментов, повышается кислотность, усиливается воспаление.